神経可塑性(neuroplasticity)という用語は、かつては専ら神経領域のリハビリテーションで注目されていました。一方、近年は運動器理学療法の文脈でも取りあげられることが増えてきています。
私もコンセプト自体は何となく頭の中にあったものの、両者をどうつなげていくか、という点がまだぼんやりとしていました。
そんなときに、↓の文献を読んで色々と学びを得たので、その知見の整理も兼ねて。

私の考える問題提起
伝統的な運動器理学療法では、
- 可動域制限があるからROMexやストレッチングを実施
- 筋力低下があるから筋力増強運動(レジスタンストレーニング)を実施
といったように、ICFでいう機能障害のレベルを別個に改善していき、そうすることで活動レベル(例えば歩行)の問題の解決を試みる、という要素還元的なアプローチが一般的でした。
しかし、ここで考えるべき問題として、「ヒトの運動はそこまで単純に機械論的な説明ができるのか」という視点です。
代表的な例として、中殿筋の筋力低下とTrendelenburg歩行について考えてみます。
PTの国家試験的には、これはほぼ一対一の対応関係にあります。
なので、Trendelenburg歩行があるなら中殿筋に関する選択肢を選べばほぼ全例で正答となります。
しかし、実臨床的には必ずしもそうではなく、以下のようなケースも存在します。
- Trendelenburg歩行は観察されているが、その原因が中殿筋の機能低下にはないケース
- 中殿筋の機能低下はあるが、Trendelenburg歩行は現れないパターン
Graberら(2021)が述べるように、中殿筋と歩行時の骨盤〜大腿部のキネマティクス・キネティクス的要因との関連は必ずしも明らかではないですし、また中殿筋の筋力強化が常に歩行のパターン改善という結果をもたらすわけでもないわけです。
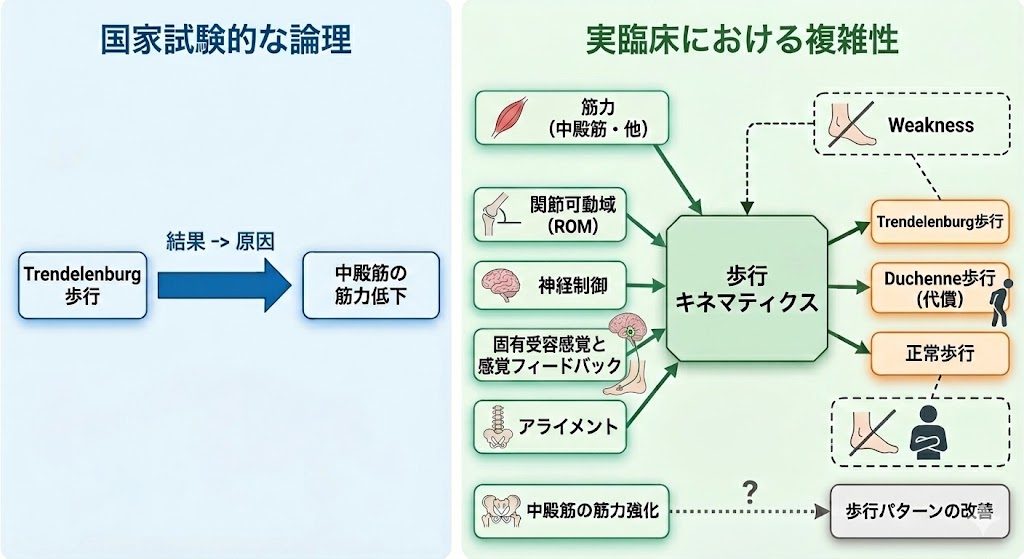
このような例からも、「筋機能」「関節可動域」「疼痛」といった個々の要素だけでは捉えきれないレベルで、運動パターンとその神経的制御が関与していることが示唆されます。
ここで、視点を転換して「運動パターンをパターンそれ自体として再構築する」という考え方が必要になるのではないかと思います。
この観点において、神経可塑性という概念は非常に強力なものとして作用します。
神経可塑性を考慮した介入の基本原理
実際に神経可塑性という観点からの理学療法介入を考えるとき、Snodgrassら(2014)はKleimとJones(2008)による「経験依存的可塑性(experience-dependent plasticity)の原理」に注目しています。
この原理は、オリジナルの文献では以下の10の要素で構成されるものです。
(訳出は個人的なものなので、ニュアンスが完全には拾いきれていないかも)
- 使わなければ失う(Use It or Lose It)
- 使えば改善する(Use It and Improve It)
- 特異性(Specificity)
- 反復が重要(Repetition Matters)
- 強度が重要(Intensity Matters)
- 時間が重要(Time Matters)
- 意味づけ・重要性が重要(Salience Matters)
- 年齢が重要(Age Matters)
- 転移性(Transference)
- 干渉性(Interference)
この10個の原理は、少し整理してみると
- 課題それ自体の設定……どのような課題をピックアップするか?
- 課題の練習法の設定……ピックアップした課題をどのように練習するか?
という2つの観点に分けて考えることができそうです。
患者にとって意味のある課題に特異的な練習をする
例えば同じように歩行練習(歩行の再学習)であったとしても、何を目的とするのかは患者さんによっても異なりますね。
- とにかくまずは自宅内のトイレまでを自立歩行できるようになりたいのか、
- 屋外のスーパーまでシルバーカーを使って買い物に行きたいのか、
- それとも通勤ラッシュ時にスムーズに歩いて移動できるようになりたいのか、
などなど。
KleimとJonesによる原理の7番目における”Salience”という用語はおそらく心理学に由来する用語で、周囲の環境の中で特に目立つ、あるいは際だったもので無意識に注意が向く事象、というイメージになるかと思われます。
この文脈では、その人の主観的に重要性が高く、注意・動機づけを強く喚起する経験であることが学習において重要になる、と捉えると良いでしょうか。
少し本旨から外れますが、Diane Lee先生は自身の臨床体系の解説で、「意味のある課題」(meaning ful task)という用語を強調しています。
上述した”Salience”という概念はこの用語とは全くのイコールというわけでは無いですが、ただ個人的にこの概念は結構好きですね。
そして、次に重要なことはそのような課題を見つけたらそれに可能な限り近い設定で練習をしていく、ということです。
これが特異性(specificity)であって、これは色々な設定を考慮することができます。
- 歩行速度
- サーフェス
- 歩行補助具
- 認知的な負荷(歩くことに専念するので良いのか、それとも何かを考えながら歩く必要があるのか)
など、色々な変数を可能な限り類似させていくことが、特異性を高め、転移による運動学習を促進させていくことが必要なのだと思います。
どのように練習していくか?
上述の10原理の中で、練習プログラムのヒントになる原理がいくつかありますね。
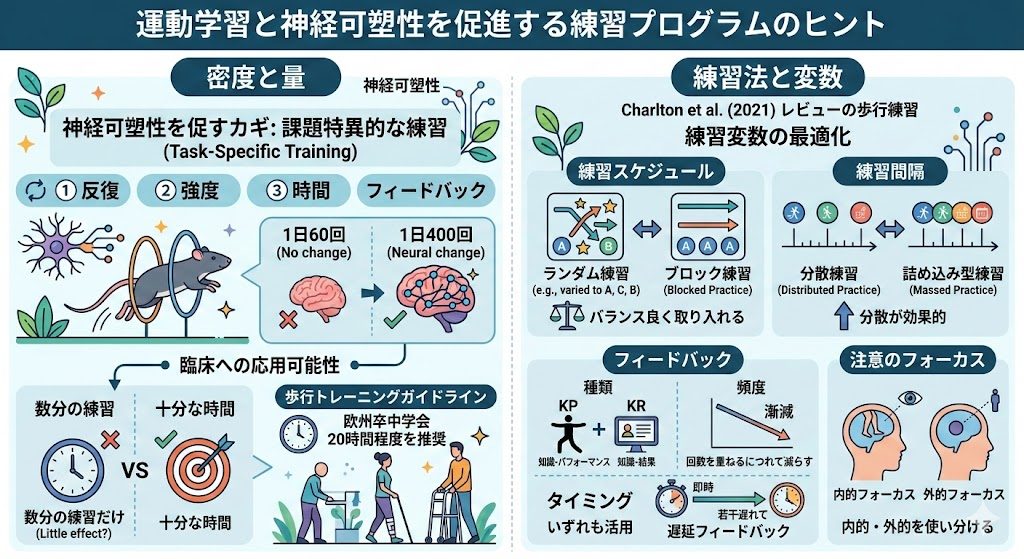
この原理では①反復、②強度、③時間の3要素が挙げられていますが、それ以外にもフィードバックなども重要な役割を果たします。
課題特異的な練習(task-specific training)を通じて神経の可塑的変化を促すためには、まず非常に密度の高い練習をする必要があるというのが一般的な理解となっています(Hubbard et al., 2009)。
例えば上述のKleimとJonesらの研究では、ラットのリーチング練習に伴う神経の可塑的変化は、1日60回では生じず、400回で生じた、という研究が引用されています。
もちろんこの結果の臨床への応用可能性というのは慎重に考える必要があります。
しかし、1単位(=20分)の最後数分だけ少し歩く練習をする、というレベルでは神経の可塑的変化が起こるとは考えづらいでしょう。
脳卒中に関する欧州の学会(European Stroke Organisation)によるガイドラインでは、専門家によるコンセンサスレベルの推奨としつつも、歩行トレーニングについて20時間程度費やすことが推奨されています(Alt Murphy et al., 2025)。
もちろん、運動器関連でもこれが100%敷衍できるわけではないとは思いますが。
でもそれくらいは練習していって初めて学習という効果が現れる、ということですね。
それ以外の変数についても色々考えることがあります。
特に歩行という観点ではCharltonら(2021)による総説が非常に参考になり、ここでは練習法について以下のような提言がなされています。
- ランダム・ブロック練習の両方をバランス良く取り入れることが実務的には有用
- 複数回の練習など、練習を分散させる分散練習の方が詰め込み型の練習よりも有用
- フィードバックはKP(パフォーマンスの知識)、KR(結果の知識)のいずれも活用できる。
頻度は漸減させるのが良く(すなわち、回数を重ねるにつれて徐々に減らしていく)、即時よりも若干遅れて与える方が良い - フォーカスも内的・外的を上手く使い分けることが重要
などなど。
今回のトピックに関する知見いくつか
私の思考の整理も兼ねて、ぼんやりとした考えをいくつかここに並べておきます。
運動学習へのアプローチだけで完結するわけでもない
まず、今回は神経可塑性という観点から運動器障害へのアプローチを考えていきましたが、別にこれは従来の機能障害ベースのアプローチを否定するものではないと思います。
山嵜先生による『整形外科理学療法の理論と技術』(1997, メジカルビュー)という古典的名著の中で、運動器理学療法領域における動作練習について次のように述べられています。
整形外科領域の理学療法において、従来動作訓練はなじまないとされてきたが、これは誤解である。整形外科領域における理学療法が、関節可動域制限、筋力低下、疼痛を主訴とする動作障害を対象としていることを考えれば、動作訓練の必要性を理解出来る。
『整形外科理学療法の理論と技術』(1997, メジカルビュー), p. 9
身体各部は身体運動動作として機能しているのであって、単関節運動での運動は可能であっても動作とはなりえない。したがって、部位または単関節障害であっても全身機能として訓練しなければ、身体の運動機能は獲得できない。
今回のアイデアは、このような視点に立って「運動学習、やっぱり整形領域でも大事だよね〜」ってなったときに使えるアイデアです。
当然整形外科外来で来る患者の中には痛みが最も大きな問題であることもありますから、その場合にはまず疼痛をマネジメントするためのアプローチ(例えば徒手的なものや物理療法)も必要になります。
また、冒頭でTrendelenburgと中殿筋の関連について述べましたが、これは「中殿筋の筋力強化はTrendelenburg歩行と関連しない」ということを意味するものではありません。
あくまでそれ以外の要素も複雑に絡み合った結果としてTrendelenburg歩行が生じるということであって、筋力低下をその要因から排除する主張ではないということは注意する必要があります。
結局のところ、この点は評価とリーズニングがどの程度高い精度で行えるか、というところにかかってくる気がしますね。
目の前で観察されたTrendelenburg歩行が
- 中殿筋それ自体の機能なのか
- それ以外の筋とのインバランスなのか
- それとも動作パターンとその神経的制御の問題なのか
- はたまた何らかの心理的要因によるのか
というのは考えておく必要がありそうです。
運動器分野では、MSIとの親和性が高そうではないか?
Shirley Sahrmann氏による運動機能障害のコンセプトは「MSIアプローチ」として知られていますね。


このコンセプトではkinesiopathological model(運動病理モデル)として、「特定の運動パターンへのスタックが種々の運動器障害を引き起こしうる」ということを前提に立っています。
例えば、股関節であればその例として「大腿骨前方すべり症候群」(femoral anterior glide syndrome)が挙げられ、これは大腿骨頭の前方への並進が相対的に起こりやすいパターンとなることで生じる種々の症候を含んでいます。
このコンセプトに立てば、運動器障害の目標はこの「特定の方向への運動の起こりやすさ」(Directional susceptibility of movement; DSM)を改善することにある、と言えます。
つまり、我々が目指すべきは運動パターンの改善(=再学習)である、ということです。
運動パターンを改善したい、ということは運動学習のコンセプトがそのまんま使えるんじゃないかと思うんですよね。
もちろんMSIのテキストにも治療アイデアは色々載っているんですが、それらを「パターンの練習」として捉え直すと、エクササイズの処方についてももう少し視座が広がるような気がします。
まとめ
今回の話は、学生時代実習で急性期の病院に行ったとき、中枢神経系理学療法を専門にしているセラピストの先生がTKA症例をみているときに話していたことから気づいたものでした。
その先生は「TKAではアライメントは良くなってるけどそれまでに身につけた運動パターンは変わってないからね。そこにアプローチしていかないと」という話をしていて、確かになあと強く感じたのは今でも覚えています。
整形症例は基本的に20分でみていくことが多いので、機能障害に対してアプローチするのでいっぱいいっぱいになってしまうきらいがあるのが難しいところですが。。。
上手くその辺の折り合いをつけてできるようになりたいところです。
References
- Alt Murphy M, Munoz-Novoa M, Heremans C, et al. European Stroke Organisation (ESO) guideline on motor rehabilitation. Eur Stroke J. 2025;10(4):1160-1188. doi:10.1177/23969873251338142
- Charlton JM, Eng JJ, Li LC, Hunt MA. Learning Gait Modifications for Musculoskeletal Rehabilitation: Applying Motor Learning Principles to Improve Research and Clinical Implementation. Phys Ther. 2021;101(2):pzaa207. doi:10.1093/ptj/pzaa207
- Graber KA, Loverro KL, Baldwin M, Nelson-Wong E, Tanor J, Lewis CL. Hip and Trunk Muscle Activity and Mechanics During Walking With and Without Unilateral Weight. J Appl Biomech. 2021;37(4):351-358. doi:10.1123/jab.2020-0273
- Hubbard IJ, Parsons MW, Neilson C, Carey LM. Task-specific training: evidence for and translation to clinical practice. Occup Ther Int. 2009;16(3-4):175-189. doi:10.1002/oti.275
- Kleim JA, Jones TA. Principles of experience-dependent neural plasticity: implications for rehabilitation after brain damage. J Speech Lang Hear Res. 2008;51(1):S225-S239. doi:10.1044/1092-4388(2008/018)
- Snodgrass SJ, Heneghan NR, Tsao H, Stanwell PT, Rivett DA, Van Vliet PM. Recognising neuroplasticity in musculoskeletal rehabilitation: a basis for greater collaboration between musculoskeletal and neurological physiotherapists. Man Ther. 2014;19(6):614-617. doi:10.1016/j.math.2014.01.006

コメント